
乳幼児らが入院する際、保護者が同じ病室に泊まり込んで世話をする「付き添い入院」。まともな睡眠や食事が取れず保護者が体調を崩す、長期の付き添いで仕事を辞めざるを得なくなるなど、その実態は過酷だ。制度上はあくまでも任意の措置でありながら、実際には看護師の人手不足などを背景に、病院側が保護者に強く要請するケースも多い。
厚生労働省は2021年、運用の実態を調査するべく、患者家族向けのアンケートを実施したが、回答率はわずか1・4%だったことが分かった。アンケートが不調に終わったことを理由に、現状の分析や対応策の検討も事実上の棚上げ状態になっている。
インターネット上では「たった数日でも疲労困憊」「食事、睡眠、休養がぎりぎりで心を病む」といったコメントがいくつも上がっているのに、なぜその声が国に届かないのか。これまでの経緯をたどり、課題を探った。(共同通信=禹誠美、山本大樹)
▽建前上は「親の希望」
今回の調査のきっかけは、21年6月の衆院厚労委員会での質疑だった。立憲民主党の衆院議員だった津村啓介氏が、新聞報道の内容などを踏まえ「事実上、強制的な24時間の乳幼児の付き添いということが数多く聞かれる」と指摘。これに対して田村憲久厚労相(当時)が「まずは実態を把握した上で(対応を)検討させていただきたい」と答弁したことから、国として初めて患者家族の実態調査に乗り出すことになった。
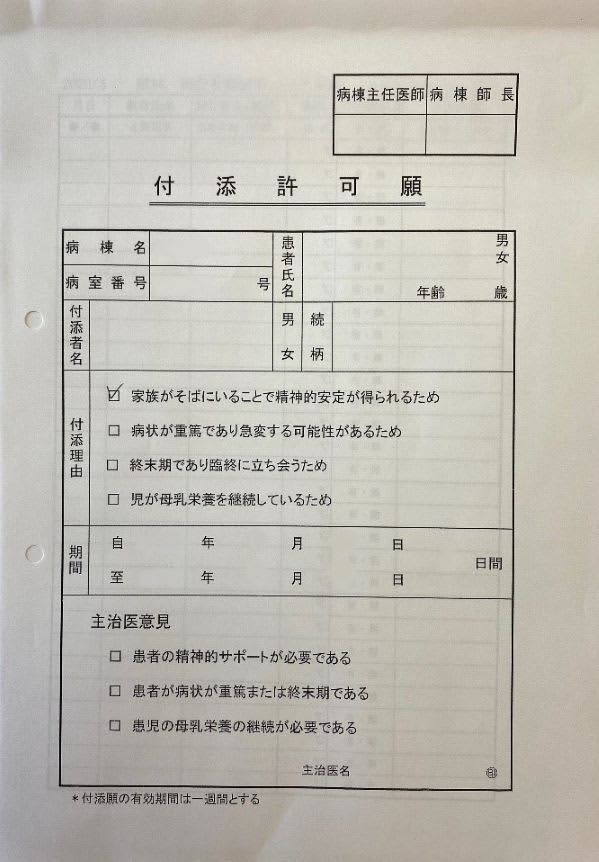
そもそも現在の公的医療保険制度では、患者の年齢を問わず、入院中の世話は看護師らが担うものとされている。そのための人件費も診療報酬の「入院基本料」という項目で賄われており、保護者の付き添いは原則不要だ。一方、厚労省は通知で「小児患者または知的障害を有する患者等の場合は、医師の許可を得て家族等が付き添うことは差し支えない」としており、これが付き添い入院の根拠になっている。
つまり制度上は「必須ではないが、子どもや知的障害のある患者の場合、家族が希望すれば医師が認めてもよい」という仕組みだ。実際、看護体制の整った大学病院などでは、家族が希望しても「付き添いは原則認めない」という施設もある。
だが小規模、中規模の病院では、看護師の人手不足や、子どもの精神的安定などを理由に、病院側が保護者に要請することも多い。その際「付き添いを希望する」と記載された申請書の提出を求められるケースも珍しくない。病院からの依頼であっても、建前上「親の希望」という形を取り繕っているのが実情だ。
▽異例の低回答率も「詳細は不明」
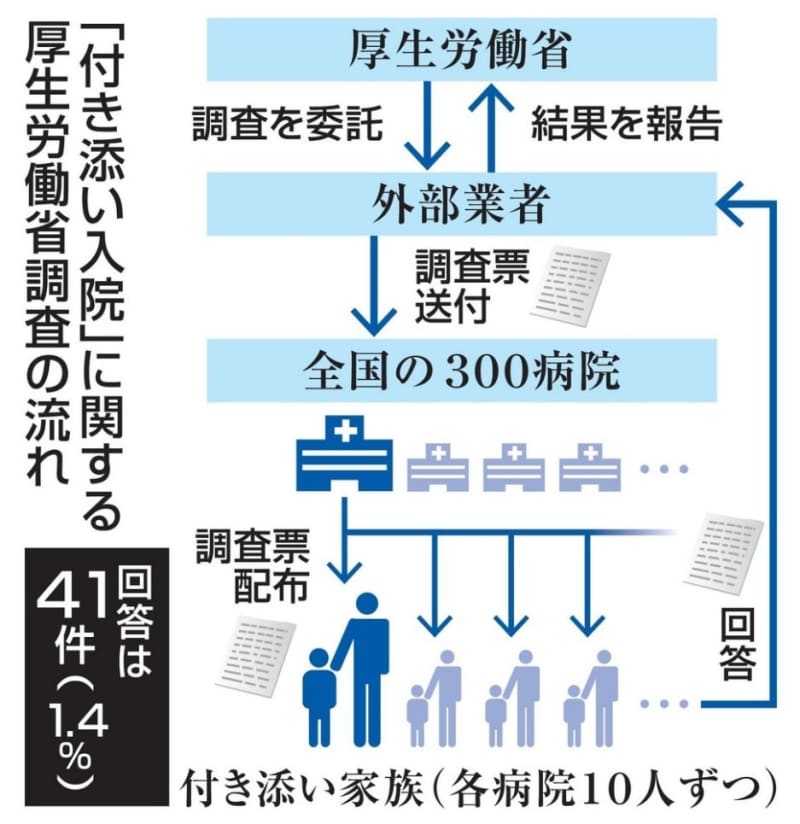
厚労省の調査は2021年10~11月に実施された。委託を受けた外部業者が、全国の300病院に10枚ずつ、計3千人分の調査票を送付し、患者家族に配るよう病院側に依頼した。
質問事項は付き添いを始めたきっかけや、付き添いに関する病院からの説明が十分かどうか、心配事や困っていることなど。回答する際は、病院を通さず、家族から業者に直接郵送する形をとったが、戻ってきた調査票は41件(1・4%)だけだった。今回の調査は患者の年代層を特定しない形で実施したため、小児患者だけでなく、知的障害や認知症のある成人患者に家族が付き添う例も含まれている。これらを除き、小学生以下の子どもが入院しているケースに限ると、わずか27件(0・9%)しか回答が得られなかった。
なぜここまで回答が少なくなったのか。厚労省の担当者は「詳細は不明」と語るが、そもそも調査方法に問題があった可能性もある。
関東地方に住む20代の女性は昨年、当時4歳の長男の入院に約2週間付き添った際、病院から今回のアンケートに協力するよう依頼された。病棟の入り口には回答用のポストが設置されていたが、入院中は時間の余裕がなく、退院時も荷物が多かったため投函しそびれたという。女性は「退院後も子育てに追われて忙しい。QRコードをスマートフォンで読み取るような手軽な形式であれば、回答できたかもしれない」と語る。
また、委託を受けた業者の報告書によると、調査票の送付後に「付き添いは実施していない」として回答を拒んだ病院が17件あった。送付先の病院を選定する段階で、付き添い入院の実施状況を確かめることはできなかったのだろうか。このほかにも、病院側から患者家族に調査票が適切に配布されなかった可能性が考えられる。いずれにせよ、公費を使って実施した調査が事実上の失敗に終わった以上、調査方法の検証は不可欠だ。
厚労省は当初、21年度中に厚労相の諮問機関である中央社会保険医療協議会(中医協)で調査結果を報告する考えだったが、回答の督促などで作業が遅れ、22年8月にずれ込んだ。この時の議事録によると、委員らは「回答数が少ない」「全ての病院に当てはまる議論はできない」などと相次いで指摘。結局、国会で取り上げられた「強制」の有無については判断できず、過酷な環境に置かれている保護者の支援策は一切議論されなかった。

▽「気がおかしくなる生活」
厚労省の調査結果とは対照的に、ツイッターやネット記事のコメント欄には保護者らの悲痛な叫びがあふれている。「簡易ベッドにコンビニ食、夜中はモニター音や呼び出し音が絶えず、とても休まらなかった」「つらすぎて記憶が飛んだ。コロナ禍で付き添い交代NG、外出ももちろんNG。気がおかしくなる生活」。共同通信が今回の調査結果を初めて報じた記事には、こうしたコメントが数百件ついた。
調査結果に対して「付き添い入院の課題を抽出し、改善策を策定するチャンスだったのに残念」と落胆するコメントもあった。過酷な付き添い環境が変わるきっかけになればと、いちるの望みを託した保護者もいたようだ。だが、11月8日の記者会見で今回の調査結果について問われた加藤勝信厚労相は「改めて医療機関に対し、家族への丁寧な事前説明を依頼し、周知を図りたい」と述べるにとどめ、再調査の有無や、保護者への支援については言及しなかった。
付き添い入院の問題に詳しい聖路加国際大の小林京子教授は「保護者の食事・睡眠といった生活環境の整備に加え、付き添いがなくても子どもの療養生活を支えられるよう、看護体制の拡充や保育士ら専門職の配置が急務だ」と指摘。今回の調査については「施策の検討に有用な資料とするのは難しく、家族の意見を十分に反映させるような再調査が望ましい」と話している。
▽「見守り要員の確保」という次善の策
今のところ、厚労省が再調査に乗り出す動きはないが、仮に「望まぬ付き添い入院」が数多く確認された場合、どのような対応策が考えられるだろうか。最も有効なのは、小林教授が指摘したように看護師や病棟専属の保育士を増やすことだが、人材不足の影響で抜本的な見直しは難しい。厚労省のある幹部は、次善の策として「見守りのための人手を看護師とは別に確保することが必要だ」と話す。
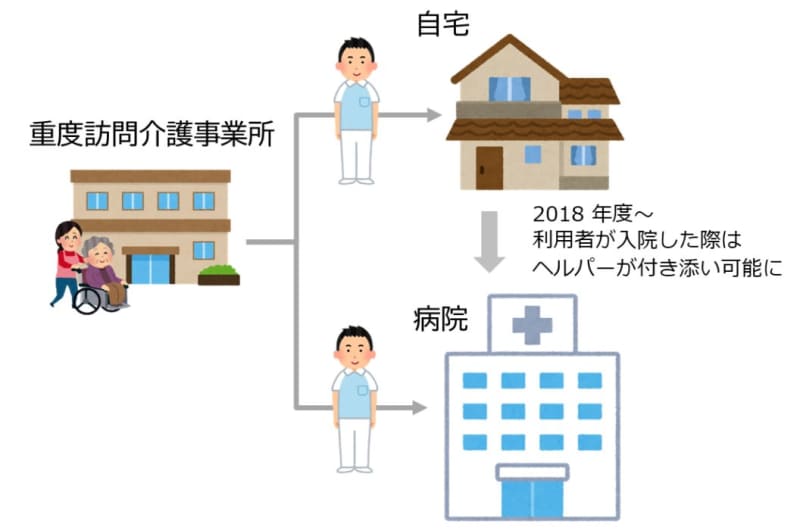
具体的にはどうすれば良いのか。参考になるのが、重い障害のある人が入院する際に認められているヘルパーの付き添いだ。自治体が提供する障害福祉サービスのうち「重度訪問介護」と呼ばれる仕組みがこれに当たる。
重度訪問介護とは、重い身体障害や知的障害、または難病などで常時介護が必要な人に対し、ヘルパーが入浴や食事、排せつなど生活全般を介助するサービスのこと。利用者の自己負担額は最大1割で、残りは公費で賄われる。もともと自宅や外出先での利用に限定されていたが、2018年度からは、医療従事者との意思疎通を円滑化するため、入院中でも利用できるようになった。
身の回りの世話は看護師が、患者と病院側のコミュニケーション支援などはヘルパーが担うことになっている。こうした事例を参考に、子どもの入院時も、保護者に代わってベビーシッターや訪問保育事業者のスタッフなどが付き添う仕組みが考えられるのではないか。前出の幹部も一案として「検討の余地はある」と話す。
この場合も課題になるのは、やはり人手の確保だ。シッターや訪問保育事業者のリソースにも限りがあり、地域によって偏りも大きい。日常的にはこうしたサービスより、保育所や幼稚園を利用している家庭の方が多いことを考えると、いざ入院することになった際に「どこの事業者に頼めば良いか分からない」という保護者側の混乱も予想される。人材の掘り起こしと事前の周知が鍵になりそうだ。
費用面の問題もある。公的医療保険制度は、あくまでも患者に医療を提供するための仕組みであり、「子どもの見守り」や「保護者の負担軽減」を目的とする場合、費用には別の財源を充てることが求められそうだ。また、付き添い入院を希望する保護者が仕事を続けやすくするためには、看護休暇などの充実も欠かせない。病気の子どもと家族の支援に本気で取り組むなら、制度を横断するような幅広い検討が必要になる。

▽患者や家族のニーズ吸い上げ、アピールを
国の動きは鈍いが、それぞれの病院では独自に保護者の負担軽減に取り組む例もある。東京医科歯科大病院(東京都文京区)の小児科では、折りたたみ式の硬い簡易ベッドに代えてソファベッドを導入したり、患者用の食事を保護者に有料で提供したりしている。
重い病気の患者も多く、入院期間が数カ月から数年に及ぶ例も少なくない。小児科の高沢啓医師は「子どものそばにいたいという思いと、自身の身体的負担やストレスとのせめぎ合いで、疲れ果ててしまう保護者をたくさん見てきた」と話す。この病院では医師や看護師のほか、保育士、入院中の子どもや家族の心理的負担を軽減する「チャイルド・ライフ・スペシャリスト(CLS)」といった専門職を配置し、保護者のケアにも力を入れている。
小児科病棟でCLSとして働く村瀬有紀子さんは、特に保護者同士の交流が重要だと語る。以前は食事中に集まって話し合う機会もあったが、新型コロナウイルスの感染拡大で、ここ数年はつながりが希薄になった。「同じ境遇に置かれた人との会話はすごく力になる。もう少し感染状況が落ち着けば、それぞれの保護者が孤立しないような取り組みをしたい」と話す。
東京医科歯科大病院のように積極的な動きもあるが、取り組みの状況は病院によってばらばらだ。高沢医師は「小児医療の実態はまだまだ世の中に知られていないので、社会を動かすためには仕掛けが必要。子どもたちのサポートに何が必要か、患者や家族からニーズを吸い上げ、現場からもっとアピールしていくことが大事だ」と話した。

