「糖尿病という名称は、見直すべきではないか」。患者や医師らでつくる「日本糖尿病協会」がこんな問題提起をした。発症には遺伝的な要因などが絡むのに「甘い物の食べ過ぎ」「ぜいたく病」といった誤解や負のイメージがつきまとう。名称が偏見を生む一因になっているため、患者は病名を言い出しにくい。調査では、患者の9割が不快感を抱いているという。(共同通信=沢田和樹)
▽患者と予備軍は計2千万人、国民の6人に1人が関係する病気
日本糖尿病協会の山田祐一郎・業務執行理事は11月7日、メディアに向けたセミナーで、見直しに向けて取り組む考えを表明した。「1~2年の間に、こういう病名が良いのではないかという提言をできればいいと思っている」
糖尿病は、インスリンというホルモンが十分働かず、慢性的に血糖値が高くなる病気だ。大きく1型と2型に分かれている。1型は、体内で異物を攻撃する免疫機能の異常により、インスリンを分泌する細胞が壊れることなどが原因とされる。子どもの頃の発症が多く、毎日注射を打ってインスリンを投与する必要がある。2型は、遺伝的要因に過食や運動不足などの生活習慣が重なり発症する。国内患者の9割は、この2型だ。
いずれも喉の渇きや疲労感などの症状があり、放置すると意識障害のほか、目や腎臓などの合併症にかかる危険がある。厚生労働省の推計では、患者と予備軍が国内に約1千万人ずつ、計2千万人いる。実に6人に1人が関係する国民病だ。

▽平安時代は「消渇」と呼ばれ、藤原道長も患者
昔からある病気だが、「糖尿病」と呼ばれるようになったのは意外と最近だ。
日本糖尿病協会によると、日本で古くは喉が渇く症状に由来する「消渇(しょうかつ・しょうかち)」と呼ばれた。平安時代の貴族、藤原道長も消渇、つまり糖尿病だったとされる。
江戸時代の文献では、外国語を翻訳する形で頻尿の症状を表す「尿崩(にょうほう)」という名称が使われた。一部の人の尿に糖が含まれることが分かるにつれ、外国語を基に「蜜尿病」「糖尿病」が使われるようになった。1907年の日本内科学会講演会で糖尿病として報告されたことで、この名称が定着していった。
ただ、糖尿病患者でも尿に糖が出ないケースがある。さらに、糖が出ても糖尿病ではないこともある。糖尿病の本質は「インスリンが働かない」「血糖値が高い」こと。診断の際に必要なのも、尿に糖が含まれるかどうかではなく、血液検査だ。英語やドイツ語などでは、ラテン語の「あふれ出す」という意味の単語が当てられ、「尿」という言葉は使われていない。

▽麻生さんも糖尿病について誤解していた? 偏見が治療の妨げに
ところが、日本では偏見や誤解が多い。2013年には、当時の麻生太郎副総理兼財務相が「食いたいだけ食って、飲みたいだけ飲んで、糖尿病になって病院に入っているやつの医療費はおれたちが払っている。公平ではない。無性に腹が立つ」と会合で述べたことがあった。「食べ過ぎ」「だらしない」といった誤った印象が世間に広まっていることを示す代表的な事例だ。前述の通り、発症には体質など複数の要因が関係している。
こうした状況に、医師らは危機感を強めている。患者が偏見を恐れ、治療に踏み出せなくなっている恐れがあるためだ。日本糖尿病協会は、2022年11月14日の世界糖尿病デーを控え、オンラインによるシンポジウムを開いた。野見山崇理事はこう強調した。「日本人は、ちょっとした環境や食事の変化でたやすく糖尿病を発症してしまう遺伝的背景を持つ。そういう体質なんです」
協会は2019年から、学術団体の「日本糖尿病学会」とともに権利擁護を意味する言葉を冠した「アドボカシー委員会」を運営し始めた。学会の「治療ガイド」には偏見が治療の妨げになると記載され、講演会でも議題として取り上げられるようになった。
2022年からは「糖尿病にまつわることばを見直すプロジェクト」をスタート。これは、偏見につながりかねない言葉について、まずは医師らが中心となって言い換える活動だ。例えば「血糖コントロール」は、血糖値が簡単にコントロールでき、高血糖は患者の努力不足との誤解を招くとして「血糖マネジメント」に言い換える。野見山理事は「言葉狩りではなく、患者が前向きに診療に取り組めるようにしたい。恥ずかしくて治療を受けられない社会は間違っている」と指摘した。
▽病名変更には長期間の議論が必要、統合失調症の場合は9年
今回の病名変更の問題提起は、こうした活動の延長線上にある。
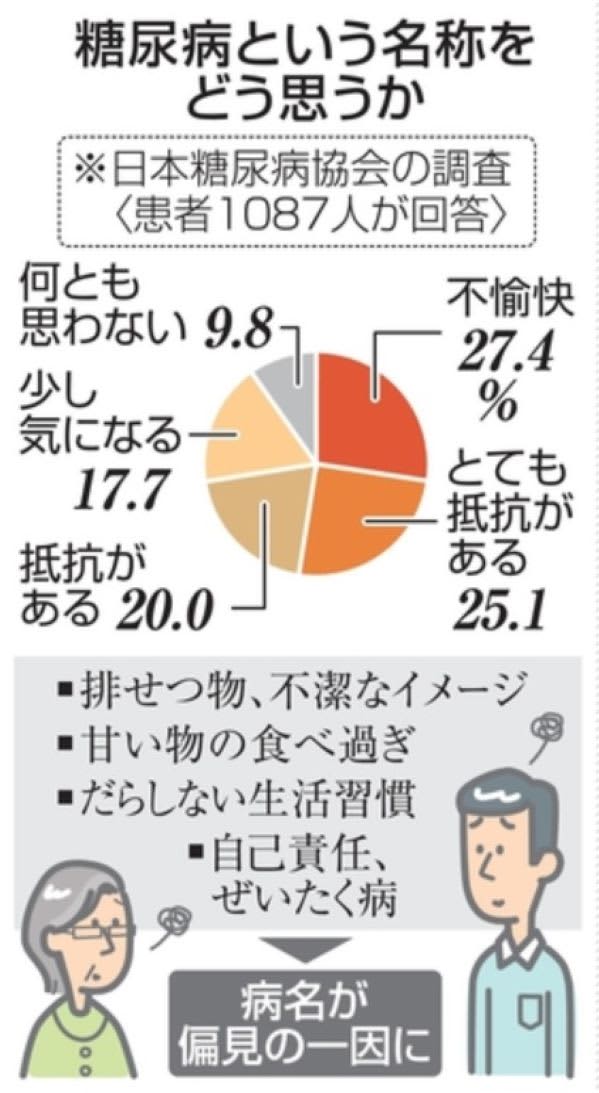
日本糖尿病協会は2021年11月、ホームページで患者に病名の印象を聞く調査を始めた。22年9月までの1087人の回答をまとめた中間報告によると、27・4%が「不愉快」、25・1%が「とても抵抗がある」と回答。「抵抗がある」と「少し気になる」を含めると90・2%に上る人がマイナスのイメージを持っていた。
「実態を正確に表す言葉に変えた方がいいか」との問いには、79・8%が「そう思う」と答えた。「排せつ物の名前が入っているから」のほか、怠惰、自己責任、不摂生、ぜいたく病といった悪いイメージがあるとの意見があった。
また、周囲に病気を「伝えていない」人が11・5%いた。「生活習慣病のレッテルを貼られる」「過去につらいいじめを受けた」などが理由だ。「人を選んで伝えている」は49%を占めた。
病名が変更された例は、過去にもいくつかある。2002年に「精神分裂病」が「統合失調症」に、04年には「痴呆症」が「認知症」に変わった。いずれも侮蔑的な意味合いがあり、実態を正確に表していないためだ。統合失調症への変更は、患者の家族会が1993年に要望し、日本精神神経学会が委員会を立ち上げ、公聴会などを経て実現したが、約9年もかかった。
糖尿病の病名を変える場合も、厚生労働省などと長期の議論が必要になりそうだ。法律の記述や診療所の名称に含まれていることも多く、調整は避けられない。何より、現在の病名が広く浸透している実情がある。疾患軽視や新たな偏見につながらない配慮も必要だ。

日本糖尿病協会の清野裕理事長は「負のイメージを払拭するのがわれわれの使命だ」と意気込む。病名変更の提案は手段の一つ。患者が前向きに治療に取り組めるようにするにはどうすればいいか。議論は始まったばかりだ。
